El tratamiento de la osteoartritis de hombro es bastante controversial y las bases del mismo tienen en cuenta, la edad del paciente, la severidad de los síntomas y el nivel de actividad (1)
Las opciones de tratamiento no quirúrgico incluyen como primer paso la modificación de las actividades de la vida diaria que realizaba el paciente, tanto a nivel recreacional como laboral, luego la rehabilitación y antinflamatorios e infiltraciones intra-articulares (2)

En condicion es ideales los pacientes deben comenzar el plan de rehabilitación antes de que se produzcan atrofias o contracturas musculares, y se implementa el plan de acuerdo a las necesidades que tenga el mismo (3)
Típicamente los protocolos, en este tipo de pacientes, incluyen la mejoría en el rango de movilidad articular, fortalecimiento isométrico del manguito rotador y de los músculos escapulotoracicos (4). Pero, vamos a verificar a lo largo del artículo, que hay múltiples factores a tener en cuenta en el proceso de rehabilitación.
REHABILITACION EN ARTROPLASTIA TOTAL DE HOMBRO (TSA) SECUNDARIA A OSTEOARTRITIS
La TSA es la intervención con mayor éxito en la remisión del dolor y la restauración de la función en los pacientes con artrosis glenohumeral severa, en los cuales ha fallado el tratamiento conservador, el cual consiste en la modificación de la actividad, medicación y terapia física (8)
Muchos factores tienen impacto sobre los resultados de los pacientes sometidos a la artroplastia total de hombro como la función, grado de lesión pre quirúrgica del hombro, edad, etc. (5) (6).
Numerosos estudios evalúan la supervivencia de la prótesis, nivel de dolor, ROM articular, escalas funcionales, pero son muy pocos los estudios que tienen en cuenta la patología previa, también son menos frecuentes los que tienen en cuenta el manejo postquirúrgico y el impacto que tienen estos factores sobre las mediciones y los resultados (7)
La técnica que se aplique sobre los tejidos blandos es crucial para obtener buenos resultados en la evolución de la artroplastia. El manejo quirúrgico de la lesión del MR es lo que tiene mayor impacto en el posterior balance muscular, otro punto fundamental es la corrección equilibrada de la tensión capsular, ya sea que el hombro no quede con limitación de movilidad por falta de liberación o que no quede inestable por excesiva liberación capsular (7)
La clave para el éxito de la artroplastia en cualquier paciente, pero especialmente en aquellos que desean volver a los deportes y a actividades funcionales más exigentes, es el restablecimiento de la tensión de las partes blandas. Específicamente se necesita una liberación subescapular completa de 360° para aumentar la excursión y restaurar la rotación externa (32). Esta liberación permitirá que la cabeza humeral vuelva al centro de la cavidad glenoidea y permita la traslación obligada normal que ocurre con el movimiento de rotación (2). Las consideraciones que para el posquirúrgico se deben tener en cuenta, como la cantidad de movimiento obtenido bajo anestesia tras el cierre del subescapular, es algo que el cirujano debe comunicárselo al rehabilitador (2). La reparación del subescapular debe ser sólida y ha de protegerse durante las primeras 6 semanas (33). Dentro de las precauciones que conlleva la reparación de dicho tendón, se encuentran la limitación de la movilidad pasiva y activa en rotación externa, la ausencia de ejercicios activos con resistencia para la rotación interna. Aunque pueden hacerse intentos suaves de rotación externa pasiva hasta 30 a 45°, las técnicas que aplican una tensión aumentada o indebida sobre la capsula anterior y el subescapular se evitan durante las primeras 6 semanas tras la cirugía (35).
El manejo del tendón subescapular es uno de los puntos cruciales durante la cirugía y por lo tanto esto se traslada al proceso de rehabilitación, es muy común que el paciente con osteoartritis llegue con una contractura severa del musculo subescapular al momento de la artroplastia total (5). Dicha contractura requiere de la liberación con reinserción del tendón o de un alargamiento a través de una técnica de Z-plastia para así poder obtener en la rehabilitación postquirúrgica una rotación externa adecuada (7).
La disfunción del musculo subescapular en el seguimiento de los pacientes con artroplastia total ha sido ya descripta como una potencial complicación. Miller y cols han reportado una serie de 41 pacientes, a los que se le hizo un seguimiento de 1.9 años, se evaluó la rotación interna de hombro a través del lift-off test y belly-press test, el 66 % de los evaluados tuvieron alteraciones en las maniobras semiológicas (24)
Más recientemente, y con el objetivo de proteger al tendón subescapular, se utiliza la osteotomía del troquin para remover el subescapular, a través de test biomecánicos algunos autores sostienen que dicha técnica proporciona el doble de resistencia en dicho tendón y a su vez se manifiesta con muy baja incidencia de disfunción del subescapular en el postquirúrgico (7)
Muchos autores describen que hay parámetros anatómicos y clínicos que favorecen la disfunción del subescapular post-artroplastia, pobre calidad del tejido tendinoso, pull-off del tendón, inapropiada progresión en los trabajos de fortalecimiento en rotación externa y fortalecimiento agresivo de la rotación interna (7)
Otro factor importante en el manejo de los tejidos blandos son las lesiones del manguito rotador asociadas a la severa osteoartritis, si la ruptura es pequeña es fácilmente manejable y no debería afectar los resultados de la TSA. Si la lesión es masiva, por supuesto va a requerír, asociada a la artroplastia, una reparación del MR y por lo tanto el postquirúrgico se adapta a los tiempos de cicatrización de dicha reparación. El mismo soporta una excesiva tensión lo que puede llevar al aumento de riesgos de re rupturas o aflojamiento prematuro del componente glenoideo (23). Si se realiza una reparación importante del manguito rotador, deben establecerse las precauciones necesarias de acuerdo a la confianza del cirujano con la reparación (32). La movilidad pasiva completa puede llevarse a cabo hasta la tolerancia del paciente inmediatamente después de la cirugía en amplitudes de movimientos diferentes de la rotación externa (precauciones para el subescapular) con progresión rápida hasta la movilidad activa asistida y activa durante las 6 semanas iniciales (32).
En casos donde se haya realizado una tenodesis o tenotomía de la porción larga del bíceps también se tienen que tener las precauciones adecuadas para respetar dicha reparación quirúrgica. Los ejercicios con resistencia para el bíceps braquial no se realizan durante las 6 primeras semanas del posoperatorio, si se ha llevado a cabo una liberación de la porción larga del bíceps o tenodesis para minimizar la posibilidad de una nueva ruptura (35).
En pacientes con artrosis secundaria a inestabilidad recurrente se presentan lesiones severas de los tejidos blandos, en especial de la capsula, al ser sometidos al TSA se requieren de cuidados especiales de esos tejidos en la rehabilitación postquirúrgica
Es bastante frecuente que estos pacientes con artrosis severa tengan una contractura capsular importante, por lo tanto su liberación quirúrgica será necesaria para recuperar el ROM articular y así restaurar la función (9). La artroplastia de hombro tiende a tensar más la capsula, porque la cabeza humeral degenerada y colapsada es sustituida por una prótesis relativamente mayor y porque se agrega un componente glenoideo a la superficie del hueso glenoideo (cuello escapular), que puede ocupar más espacio que el cartílago degenerado que reemplaza y “rellena” la articulación (12). Si presenta tal característica, hay limitación del movimiento articular.
Además, este relleno excesivo origina un desplazamiento obligado de la cabeza humeral en la cavidad glenoidea; por ejemplo, cuando se intenta la rotación externa contra una capsula anterior tensa, se produce un desplazamiento forzado hacia atrás. De esta manera si falta laxitud capsular normal, puede haber un desplazamiento no deseado y una carga excéntrica en la cavidad glenoidea (12)
El rehabilitador debe conocer al detalle las variables que puede haber en el manejo quirúrgico de una capsula tensa en los pacientes con artroplastia total de hombro, una liberación inadecuada de la misma genera limitaciones del ROM articular, por lo tanto es un factor determinante en la planificación de las técnicas de movilidad que serán utilizadas y administradas de acuerdo a los tiempos que corresponda, haciendo un razonamiento propio, sin seguir protocolos establecidos en forma rígida.
La exposición quirúrgica usada durante la artroplastia tiene ramificaciones significativas en el tratamiento posoperatorio inmediato de estos pacientes. Habitualmente se usan dos abordajes: el deltopectoral y el abordaje antero-superior de Mackenzie (34). En el abordaje antero-superior las fibras anteriores del deltoides se dividen en una distancia no mayor de 6 cm para proteger el nervio axilar. La inserción acromial del deltoides se libera para exponer la cara anterior del acromion (32). Por lo tanto se debería tener precaución en las primeras semanas con los movimientos activo asistidos de elevación anterior y lateral.
Otro de los aspectos quirúrgicos a tener en cuenta en la rehabilitación es el de la colocación del componente humeral, dos procedimientos son fundamentales, uno es el Angulo de retroversión humeral (30 a 40°)(Fig. 1), el otro es la altura de la prótesis (Fig. 2), fallas en la colocación tanto en la retroversión como en la altura traen aparejadas alteraciones en los brazos de palanca del deltoides o del manguito rotador (12)
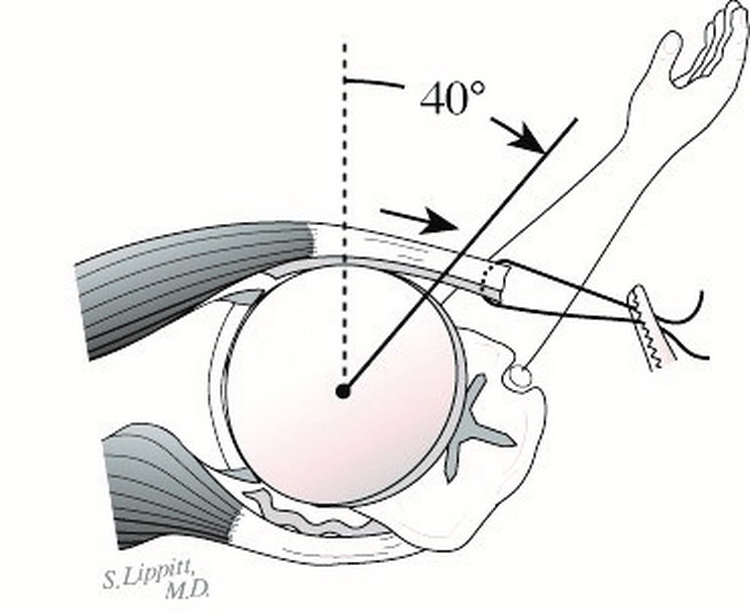
Fig. 1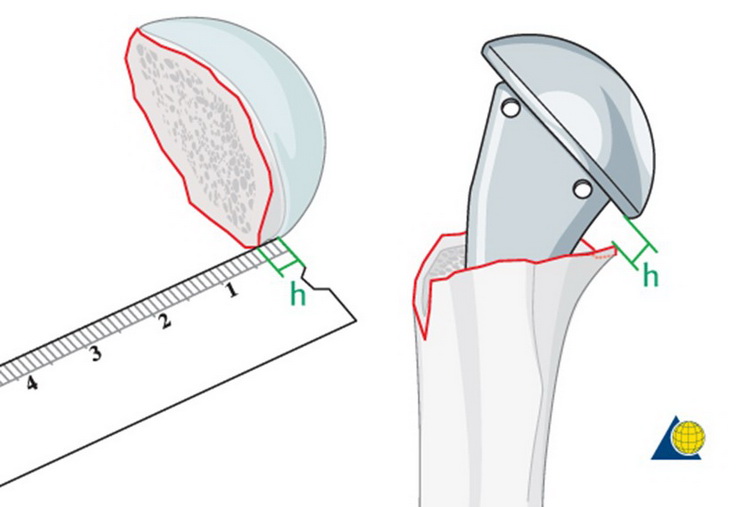
Fig. 2
Algunos autores advierten que si se implanta una prótesis de tamaño excesivo de la cabeza humeral disminuyen todos los movimientos, incluidos flexión, rotaciones externa e interna y elevación máxima.
El mal posicionamiento del componente humeral genera a mediano y largo plazo reducción significativa del éxito en la artroplastia de hombro, ya que puede producir alteraciones mecánicas. En evaluaciones biomecánicas por medio de modelos musculo esqueléticos 3D se midió la colocación en posición anatómica , 5 mm por arriba y 5 mm por abajo (Fig. 3). Se encontraron patrones contacto articular e impingement. La posición inferior favorece el impingement subacromial y limita la abducción. La posición superior incrementa el riesgo de subluxación, las dos posiciones, tanto superior como inferior aumentan el stress sobre el manto de cemento del componente humeral (21)
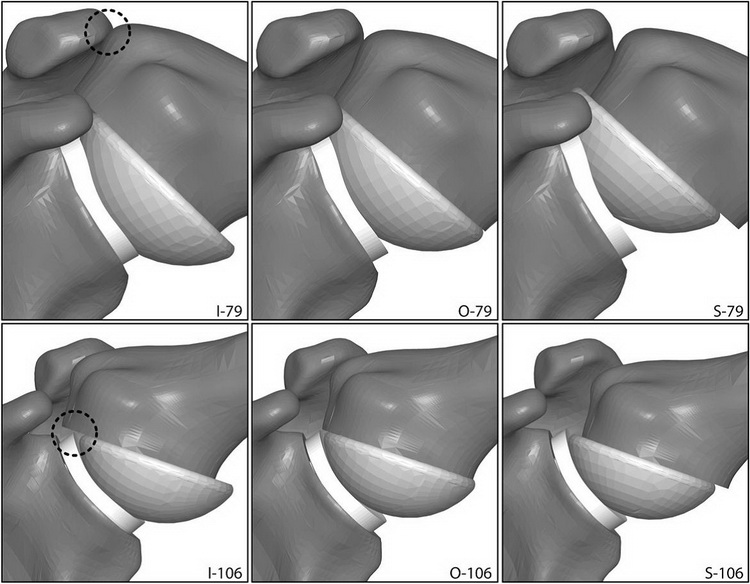
FIG. 3-
Esta imagen corresponde a las posiciones de equilibrio mecánico de la cabeza humeral relativo a la cavidad glenoidea en diferentes ángulos de abducción. La primera fila corresponde a los 79° de abducción, en posición inferior (I-79), posición óptima (O-79), posición superior (S-79). En la posición inferior se observa un leve impingement entre el troquiter y el acromion. La segunda fila corresponde a los 106° de abducción, en la posición inferior se aprecia un severo impingement entre el componente glenoideo y el borde superolateral del humero. No se observa impingement en las posiciones óptima y superior (21)
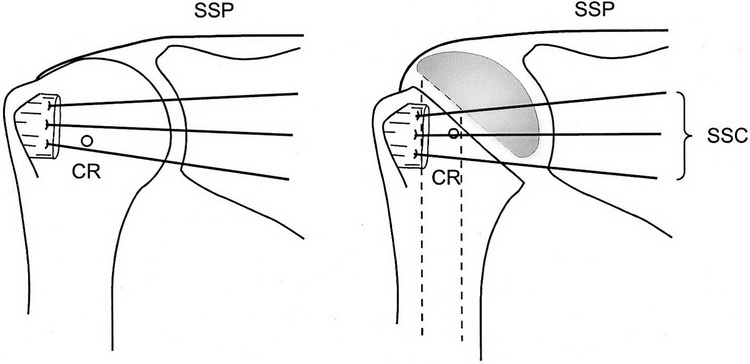
Otra de las consecuencias que puede producir la colocación del componente humeral es la alteración de la función del manguito rotador. En un estudio cadavérico de Gerber y cols (40) se trató de determinar el efecto que tiene el desplazamiento del centro de rotación de la articulación glenohumeral, con la colocación del componente humeral, en el momento de fuerza del manguito rotador durante la abducción pasiva en el plano escapular. Se evaluó el Angulo de abducción de acuerdo a la altura de la prótesis comparándolo con el hombro sano (Fig. 4). Los tendones realizan una excursión y el momento de fuerza depende la posición de las fibras del mismo, las cuales se van modificando instantáneamente con las variaciones el centro de rotación, cada cambio del CR o de la altura de inserción del tendón, tiene directa influencia en la cinemática articular. En el trabajo experimental de Gerber se colocó la prótesis con variables de altura a 5 y 10 mm simulando una elevación del centro de rotación, el resultado fue una significativa reducción del momento de fuerza del manguito rotador (Fig. 5)
Ángulos de abducción relacionados con la altura de la prótesis
Fig. 4-En la figura se muestra la máxima proyección del Angulo de abducción de acuerdo a la altura de colocación de la prótesis. Los valores expresan el promedio de la desviación standard consecutivo a la medición de los tests en la articulación intacta, la colocación correcta de la prótesis, colocación elevada en 5 mm y colocación elevada en 10 mm. Se observan diferencias significativas entre la articulación intacta y las colocaciones elevadas del componente humeral. (Richard W. Nyfeler, MD, Ralph Sheikh, MD, Hilaire A.C. Jacob, PHD and Christian Gerber, MD. Influence of Humeral Prosthesis Height on Biomechanics of Glenohumeral Abduction: An in vitro study. The J of Bone Joint Surgery, volume 86-A, number 3, pag 579, 2004)
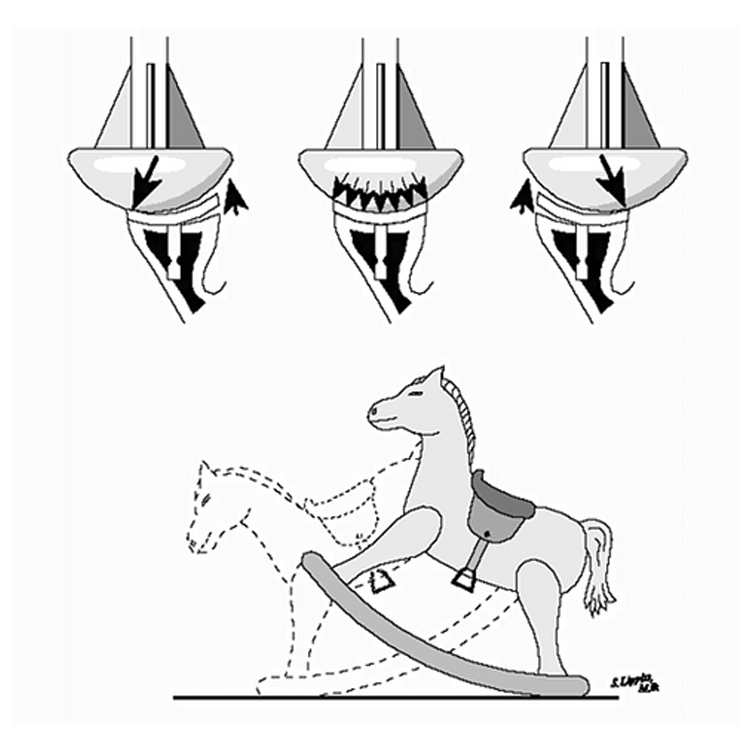
Fig. 5- En la ilustración se observa Influencia de la altura de colocación del componente humeral sobre la función de los músculos del manguito rotador. El centro de rotación (CR indicado con el pequeño círculo) se eleva posterior a la inserción de la prótesis de hombro, los músculos infraespinoso y subescapular (SSC) pueden cambiar de abductores (las fibras de los tendones se encuentran proximales al centro de rotación) a aductores (las fibras de los tendones se encuentran distales al centro de rotación). SSP=Supraespinoso. (Richard W. Nyfeler, MD, Ralph Sheikh, MD, Hilaire A.C. Jacob, PHD and Christian Gerber, MD. Influence of Humeral Prosthesis Height on Biomechanics of Glenohumeral Abduction: An in vitro study. The J of Bone Joint Surgery, volume 86-A, number 3, pag 579, 2004)
El restablecimiento de un equilibrio muscular óptimo es imperativo durante la rehabilitación de toda lesión de hombro; sin embargo es particularmente importante tras la artroplastia de hombro. El desarrollo de una fuerza de rotación interna desequilibrada o una fuerza muscular anterior dominante puede conducir a traslación anterior de la cabeza humeral en relación con la cavidad glenoidea (34). Del mismo modo, un desarrollo posterior excesivo podría acentuar una subluxación posterior por erosión de la cavidad glenoidea posterior y demasiada tensión de las estructuras anterior (traslación obligada) y producir inestabilidad posterior (35).
El equilibrio muscular optimo entre los rotadores externos e internos se ha comunicado y recomendado un cociente RE/RI en el límite entre 66 y 75% (36). Esto puede valorarse con un dinamómetro manual o con la función isométrica de un sistema de dinamómetro isocinetico para asegurarse del restablecimiento adecuado de este equilibrio muscular óptimo (37). Los pacientes frecuentemente presentan una fuerza muscular anterior demasiado dominante, lo que puede poner en peligro la mecánica glenohumeral y conducir a complicaciones y afectación funcional. La figura 6 muestra el fenómeno del “caballito de balancín”, que puede conducir a aflojamiento del implante, una de las complicaciones más frecuentes encontradas tras la artroplastia total de hombro (38).
Fig 6- Fenomeno del caballito balancín. (Rockwood C, Matsen F, Wirth M, Harryman D. The Shoulder, Segunda edicion ed. Philadelphia: WB Saunders, 1998)
El restablecimiento del equilibrio muscular adecuado a través del control y tratamiento del cociente de fuerza RE/RI, el uso del rango total de movimiento más las técnicas de movilización glenohumeral durante la rehabilitación posoperatoria aseguran la excursión capsular apropiada y minimizan el efecto de la traslación obligada, formando los componentes esenciales del tratamiento postquirúrgico del paciente tras la artroplastia de hombro (37).
Los pacientes que hayan sido sometidos a TSA a consecuencia de artrosis severa glenohumeral deben hacer énfasis durante el proceso de rehabilitación en una temprana recuperación del ROM articular, fortalecimiento progresivo y restauración de la función (7). Los que tengan intacto el manguito rotador, tienen más probabilidad de recuperar la movilidad por encima de la altura de la cabeza, teniendo como expectativa optima llegar a los 140° de elevación anterior, este mejor pronóstico se contrapone con la expectativas en cuanto a las rotaciones, las cuales como resultados buenos dan aproximadamente nivel T6 para la rotación interna y 55° para la rotación externa (10)
Ha sido ampliamente reportado que la rehabilitación post artroplastia total de hombro es crucial en los resultados funcionales de los pacientes sometidos a dicho procedimiento quirúrgico (25)
Para asegurar una óptima reducción del dolor y restauración de la función, es imperativo incorporar estos conceptos en la planificación de la rehabilitación de este tipo de pacientes, tanto en el pre y post quirúrgico.
Las consideraciones primarias de la rehabilitación en pacientes con TSA secundaria a osteoartritis consisten en permitir una adecuada cicatrización de los tejidos blandos garantizando una correcta movilidad pasiva de la articulación glenohumeral previo al inicio de los trabajos de fortalecimiento isométrico entre las semanas cuarta a sexta (11)
La rehabilitación comienza en la sala de recuperación, inmediatamente después de le cirugía, al iniciarla con movimientos pasivos continuos, lentos y suaves. Se realizan preferentemente en las primeras 36 horas del postoperatorio, lo cual ayuda a la cicatrización en la interfase del movimiento escapulohumeral y se realiza en forma que ofrezca unas superficies articulares uniformes, evitando las adherencias que puedan desarrollarse rápidamente si el hombro se inmoviliza durante la respuesta de cicatrización precoz después de la intervención (13)
En un trabajo de Cofield y cols donde se aplicó un protocolo de rehabilitación orientado al mantenimiento del ROM articular intraquirúrgico respetando los tiempos de cicatrización. Se evaluaron 81 artroplastias y se les realizo un seguimiento promedio de dos años, hicieron énfasis en evitar la limitación severa del ROM articular y no generar complicación en la cicatrización de los tejidos blandos. Si con el protocolo eran demasiado conservadores tienen como resultado habitual la rigidez articular, si por el contrario, eran demasiado agresivos comprometían la cicatrización del tendón subescapular y el resto del manguito rotador (22)
Boardman y cols sostiene que hay una “descripción limitada” de los programas de rehabilitación post artroplastia total de hombro (22)
Muchos trabajos hablan de simples protocolos de ejercicios de ROM pasivo progresando al activo, en algunos casos de una eventual progresión al fortalecimiento más intenso, dichos protocolos carecen de criterios para determinar los tiempos de progresión (25).
A contraposición de lo anterior, Noyes y cols plantean un modelo de protocolo basado en evaluaciones para determinar la progresión (26).
Charles Neer II enuncia “El reemplazo del hombro puede fallar sin una adecuada rehabilitación” (27)
En la práctica estándar los pacientes inician tempranamente los trabajos de ROM articular pasivo, desde las primeras horas postquirúrgicas.
Esto ha sido bien establecido en la literatura por Brems (28), Brown (25) y Cameron (23).
En la bibliografía se van a encontrar numerosos protocolos con tiempo predeterminados, muchas veces en forma empírica, para que un paciente progrese de una fase a otra se debe basar en los criterios clínicos (7)
Las fases identificadas en los diferentes protocolos describen en general 3 a 4 diferentes, ROM pasivo, ROM activo y una a dos fases de fortalecimiento dependiendo el protocolo. Pero no todos los pacientes progresan en la misma proporción como para pasar de una fase a otra. Sumado a esto, ninguno de los protocolos descripto trabajan tempranamente ejercicios de los estabilizadores escapulares. En la opinión de varios autores el trabajo inicial de los estabilizadores escapulares es crucial en la rehabilitación de pacientes sometidos a TSA.
Tanto Brems como Brown coinciden en que el primero y principal objetivo de la terapia es mejorar rápidamente la movilidad pasiva glenohumeral , seguido a eso se progresa en la recuperación de la fuerza, la habilidad para restaurar la misma depende directamente del ROM pasivo disponible (7)
Según Wilcox y cols de acuerdo a la aplicación racional del análisis biomecánico del complejo del hombro, todo protocolo para la rehabilitación de artroplastia total o hemiartroplastia, debe incluir la evaluación y el tratamiento de la escapula desde los primeros días postquirúrgicos (7).
BIBLIOGRAFIA
1-O. A. van der Meijden, T. R. Gaskill, and P. J. Millett, “Glenohumeral joint preservation: a review of managementoptions for young, active patients with osteoarthritis,” Advanced Orthopaedics, vol. 2012, Article ID 160923, 9 pages, 2012.
2-F. A. Matsen III, C. A. Rockwood Jr., M. A. Wirth, and S. B. Lippitt, “Glenohumeral arthritis and its management,” Shoulder, C. A. Rockwood Jr. and F. A. Matsen III, Eds., pp.879–888, Elsevier Saunders, Philadelphia, Pa, USA, 2nd edition,1998.
3-K. J. Boselli, C. S. Ahmad, and W. N. Levine, “Treatment of glenohumeral arthrosis,” American Journal of Sports Medicine,vol. 38, no. 12, pp. 2558–2572, 2010.
4-L. P. McCarty III and B. J. Cole, “Nonarthroplasty treatment of glenohumeral cartilage lesions,” Arthroscopy, vol. 21, no. 9, pp.1131–1142, 2005.
5-Cofield RH. Total shoulder arthroplasty with the Neer prosthesis. J Bone Joint Surg Am. 1984;66:899-906.-
6-Friedman RJ. Prospective analysis of total shoulder arthroplasty biomechanics. Am J Orthop. 1997;26:265-270.
7- Reg B. Wilcox III, PT, DPT, MS1 Linda E. Arslanian, PT, DPT, MS2 Peter J. Millett, MD, MSc3. “Rehabilitation Following Total Shoulder Arthroplasty” J Orthop Sports Phys Ther 2005;35:821-836.
8-Cameron B, Galatz L, Williams GR, Jr. Factors affecting the outcome of total shoulder arthroplasty. Am J Orthop. 2001;30:613-623.
9-Skirving AP. Total shoulder arthroplasty-current problems and possible solutions. J Orthop Sci. 1999;4:42-53.
10- Triffitt PD. The relationship between motion of the shoulder and the stated ability to perform activities of daily living. J Bone Joint Surg Am. 1998;80:41-46.
11- Hughes M, Neer CS, 2nd. Glenohumeral joint replacement and postoperative rehabilitation. Phys Ther. 1975;55:850-858.
12-Matsen FA, Lippit SB: Shoulder Surgery. Principles and Procedures, Filadelfia: WB Saunders, 2004, p 520.
13-Matsen FA, Lippit SB: Shoulder Surgery. Principles and Procedures, Filadelfia: WB Saunders, 2004, p 547.
14-Sanchez-Sotelo J, Cofield RH, Rowland CM. Shoulder hemiarthroplasty for glenohumeral arthritis associated with severe rotator cuff deficiency. J Bone Joint Surg Am. 2001;83-A:1814-1822
15-Zuckerman JD, Scott AJ, Gallagher MA. Hemiarthroplasty for cuff tear arthropathy. J Shoulder Elbow Surg. 2000;9:169-172
16-Levy O, Copeland SA. Cementless surface replacement arthroplasty of the shoulder. 5- to 10-year results with the Copeland mark-2 prosthesis. J Bone Joint Surg Br. 2001;83:213-221
17-Williams GR, Jr., Rockwood CA, Jr. Hemiarthroplasty in rotator cuff-deficient shoulders. J Shoulder Elbow Surg. 1996;5:362-367.
18-Sarris IK, Papadimitriou NG, Sotereanos DG. Bipolar hemiarthroplasty for chronic rotator cuff tear arthropathy. J Arthroplasty.2003;18:169-173.
19-Lewis CW, Schlegel TF, Hawkins RJ, James SP, Turner AS. The effect of immobilization on rotator cuff healing using modified Mason-Allen stitches: a biomechanical study in sheep. Biomed Sci Instrum. 2001;37:263-268.
20-Carpenter JE, Thomopoulos S, Flanagan CL, DeBano CM, Soslowsky LJ. Rotator cuff defect healing: a biomechanical and histologic analysis in an animal model. J Shoulder Elbow Surg. 1998;7:599-605.
21-Biomechanical consequences of humeral component malpositioning after anatomical total shoulder arthroplasty. Alexandre Terrier, PhDa,*, Silvio Ramondetti, MSca, Francesco Merlini, MSca, Dominique D. Piolettia, Alain Farron. J Shoulder Elbow Surg (2010) 19, 1184-1190
22-Douglas Boardman, Robert Cofield y cols. Rehabilitation after total shoulder arthroplasty. The journal of Arthroplasty vol. 16 nro. 4 (2001)
23-Cameron B, Galatz L, Williams GR, Jr. Factors affecting the outcome of total shoulder arthroplasty. Am J Orthop. 2001;30:613-623.
24-Miller SL, Hazrati Y, Klepps S, Chiang A, Flatow EL. Loss of subscapularis function after total shoulder replacement: A seldom recognized problem. J Shoulder Elbow Surg. 2003;12:29-34.
25-Brown DD, Friedman RJ. Postoperative rehabilitation following total shoulder arthroplasty. Orthop Clin North Am. 1998;29:535-547.
26-Noyes FR, DeMaio M, Mangine RE. Evaluation-based protocols: a new approach to rehabilitation. Orthopedics. 1991;14:1383-1385.
27-Hughes M, Neer CS, 2nd. Glenohumeral joint replacement and postoperative rehabilitation. Phys Ther. 1975;55:850-858
28-Brems JJ. Rehabilitation following total shoulder arthroplasty. Clin Orthop Relat Res. 1994;70-85.
29-Stephanie Boudreau, PT, DP • ED Boudreau, PT, Laurence D. Higgins, MD3 • Reg B. Wilcox III, PT, DPT, MS. Rehabilitation Following Reverse Total Shoulder Arthroplasty. volume 37 , number 12 journal of orthopaedic & sports physical therapy, 2007.
30-Kapandji IA. The physiology of the joints, volume 1: upper limb. Honor´e LH, translator. 2nd ed. London: E. & S. Livingstone; 1970.
31- Nicholas D. Hagen, PT, DPT, Thomas Olson, PT, DPT, Peter Millett, MD . Comprehensive post-arthroscopic management of a middle aged adult with glenohumeral osteoarthritis: a case report. The International Journal of Sports Physical Therapy , Volume 8, Number 1, February 2013
32-Brent Brotzman, Robert Manske. Rehabilitacion ortopedica clinica. Capitulo 3, pag 130. Tercera edición. Editorial Elsevier Mosby
33-Bailie DS, Ellenbecker TS. Cementless humeral resurfacing arthroplasty in patients less than 55 years of age. J of Bone Joint Surgery 90:110-117, 2008.
34-Levy O, Funk L et al. Copeland Surface replacement arthroplasty of the shoulder in rheumatoid arthritis. J of Bone Joint Surgery 86:512-518, 2004.
35- Brent Brotzman, Robert Manske. Rehabilitacion ortopedica clinica. Capitulo 3, pag 131. Tercera edición. Editorial Elsevier Mosby
36-Ivey FM, Calhoun HM et al. Normal values for isokinetic testing of shoulder strength. Med Sci Sports Exerc 16:127, 1984.
37- Brent Brotzman, Robert Manske. Rehabilitacion ortopedica clinica. Capitulo 3, pag 132. Tercera edición. Editorial Elsevier Mosby
38-Bohsali KI, Wirth MA, Rockwood CA: Current concepts review: complications of total shoulder arthroplasty. J Bone Joint Surgery 88-A(10): 2279-2292, 2006.
39- Brent Brotzman, Robert Manske. Rehabilitacion ortopedica clinica. Capitulo 3, pag 134. Tercera edición. Editorial Elsevier Mosby
40- BY Richard W. Nyfeler, MD, Ralph Sheikh, MD, Hilaire A.C. Jacob, PHD and Christian Gerber, MD. Influence of Humeral Prosthesis Height on Biomechanics of Glenohumeral Abduction: An in vitro study. The J of Bone Joint Surgery, volume 86-A, number 3, 2004.
Lic. Diego Davico (Kinesiologo-Fisiatra UBA). MN 12322-MP 4897
- Kinesiologo del Hospital Italiano de la Ciudad de Bs As
- Docente del curso de postgrado de la Asociación Argentina de Hombro y Codo
- Coautor del capitulo “Rehabilitaciòn de la artrosis glenohumeral. Tratamiento conservador y postquirùrgico”.
Libro: “Osteoartrosis de Hombro y Codo”
Autores: Dr Arturo Gutierrez Meneses, Dr Osvandre Lech